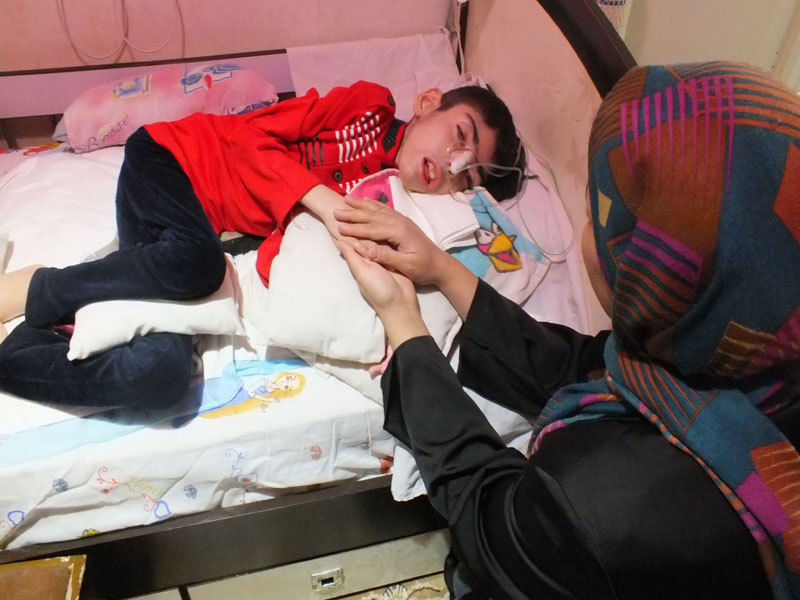
به گزارش سایت صدای بیماران نادر ایران، در چند کیلومتری جاده مخصوص کرج کودکی بدون اینکه مانند دیگر کودکان چشم انتظار تعطیلات مدرسه به دلیل آلودگی هوا باشد با لوله اکسیژن و چشم هایی که تنها با صدای مادر کمی باز می شوند بر تخت خود بیهوش افتاده است. مادر این کودک 10ساله که زهرا نام دارد با رویی گشاده از من و همکارم در خانه پرمهرشان استقبال کرد. خانه ای با تنها یک اتاق خواب که برای محمد تزیین شده است.
مادر محمد پس از پذیرایی گرم و صمیمی از بیماری محمد و صبرو تلاش خود برای زنده نگه داشتن محمد گفت. «تا سن چهارسالگی مانند دیگر بچه های سالم بود و هیچ مشکلی نداشت. تا اینکه یک روز حین بازی در حیاط خانه مادرم تعادل خود را از دست داد و به زمین افتاد. من ابتدا تصور می کردم به دلیل خستگی بیهوش شده است اما حالت چشم هایش تغییر کرد بطوریکه فکر کردم او مرده است. مدام فریاد می زدم “بچه ام مرد” اما زمانی که پدرم از بیرون بازگشت و محمد را دید، گفت که او تشنج کرده است.»

زهرا و خانواده اش با امید اینکه محمد زنده است، او را با کمک پدر زهرا به بیمارستان بردند. پس از بستری شدن و معاینه های اولیه پزشک کشیک به زهرا گفت محمد تشنج کرده است و مشکل حادی ندارد.
زهرا تعریف کرد محمد پیش از این سرما خورده بود و با نظر پزشک معالج “دیفن هیدرامین” و داروی دیگری را همزمان مصرف کرده بود که همین امر باعث شده بود تا بیماری نهفته در محمد فعال شود.
یک هفته از تشنج محمد گذشت و با اینکه کمی بیحال بود اما همچنان مانند یک کودک عادی سرپا بود. اما هفته بعد او دوباره تشنج کرد. تشنجی که با تب همراه بود. این بار با تشخیص یک پزشک متخصص به زهرا گفتند که محمد به اوتیسم مبتلا شده است. به این ترتیب با تصور اینکه بیماری محمد شناسایی شده است مرحله تازه ای از درمان او آغاز شد، در حالیکه بعد از مراحل درمان ابتدایی حضور در مرکز کاردرمانی مشخص شد که محمد به اوتیسم مبتلا نیست.
مدتی از آخرین تشنج محمد سپری گذشت. در این مدت هیچ حمله ای نداشت و با داروهایی که مصرف می کرد تصور می شد رو به بهبود است اما اینگونه نبود. بعد از مدتی یکباره عدم تعادل محمد بیشتر شد و قدرت راه رفتن را از دست داد. با این تغییر پزشک معالج داروی او را تغییر داد اما پیش از آنکه محمد داروی جدید را مصرف کند تشنج کرد و دوباره راهی بیمارستان شد.
محمد بعد از چند ساعت بستری شدن در بیمارستان بهبود یافت و پزشک هم اجازه مرخصی را صادر کرد، در حالیکه مادر او مدام تاکید می کرد که او بدون دلیل و ناگهانی دچار تشنج می شود اما پزشک معالج با وجود تعادل نداشتن محمد و تشنج های مکرر گفت که او سالم است و هیچ مشکلی ندارد.
آن شب محمد از بیمارستان مرخص شد و به خانه بازگشت. ساعت 11 همان شب محمد بار دیگر تشنج کرد و راهی بیمارستان شد اما پزشک معالج او اینبار اجازه مرخصی نداد و محمد را بستری کرد تا با آزمایش های دقیق تر علت تشنج ها و تعادل نداشتن او را بررسی کنند.
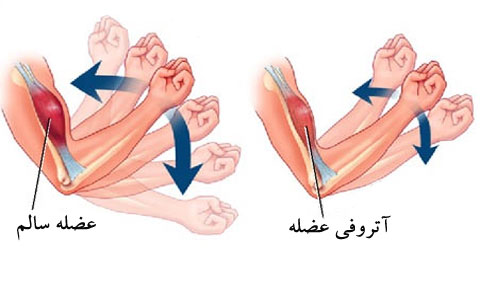
اما پدر او که در شرکتی کار می کند با مشورت از چند همکار مدارک پزشکی پسرش را به آلمان و فرانسه فرستاد. پزشکانی که در این دو کشور مدارک محمد را بررسی کرده بودند اعلام کردند که او به “آتروفی مخچه” مبتلا شده است.
همزمان با اعلام این خبر از سوی پزشکان آلمانی و فرانسوی پزشک معالج محمد هم گفت او به “آتروفی مخچه” که بیماری نادری است مبتلا شده و تنها دو ماه دیگر زنده می ماند.
زهرا با شنیدن این حرف به پزشک دیگری مراجعه کرد. دکتر اشرفی، پزشک جدید محمد دارویی را تجویز کرد اما این دارو هم در درمان او تاثیری نداشت و در نهایت محمد در بخش “ICU” بستری شد.
تحویل سال 91 برای والدین محمد روزهای سختی بود. ریه راست محمد به دلیل عفونت از کارافتاده بود و تنها با یک ریه نفس می کشید. سطح هشیاری اش هم روز به روز کمتر می شد.
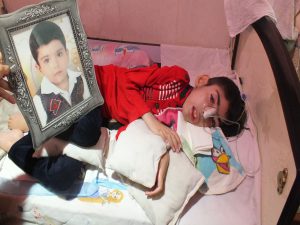
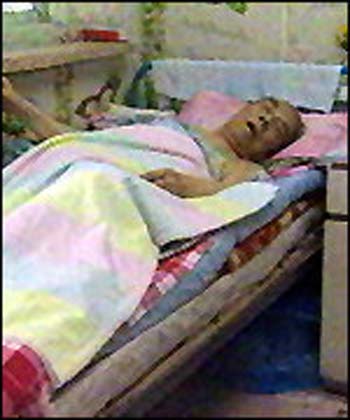
اکنون محمد به سن 10 سالگی رسیده است و با سطح هشیاری چهار بر تختخواب روزگار می گذراند و هرگاه مادرش او را صدا می زند گویی جانی تازه می گیرد و برای چند لحظه ای چشمان خود را باز می کند.
زهرا، مادر خسته ای که همه عمر و توانش برای تنها فرزند خود وقف کرده است هر کلمه ای که از سرگذشت پسرش به زبان ادا می کرد با لبخند بود. با اینکه هزینه های درمانی محمد برایشان کمی سخت است اما گلایه ای از این اوضاع ندارد اما دوست دارد که همه دنیا محمد را بشناسند و او قهرمان کوچک بیماری باشد که هیچ علاجی برایش نیست.
او بارها و بارها بین حرف های خود گفت: «می دانم دیگر محمد بهبود نمیابد اما تنها آروزیم این است که علت بیماری او در علم پزشکی مشخص شود. حتی حاضرم هر آزمایشی که لازم است روی محمد انجام شود تا کودک دیگری به سرنوشت محمد دچار نشود.»


 پزشکان از سال گذشته تاکنون، ۱۶ عمل جراحی روی او انجام دادهاند و بدین طریق توانستند تا حد زیادی دستهای او را به حالت طبیعی برگردانند و او را از زوائد درختگونه دستهایش خلاص کنند اما آنها گفتهاند برای رهایی کامل و ترخیص از بیمارستان، باز هم باید عملهای جراحی دیگری روی دستهایش انجام شود تا جراحتها به طور کامل بهبود یابند و ترمیم شوند«ابول باجندار» اولین بار در ۱۰ سالگی متوجه چنین مشکلی شد. به مرور، رشد زوائد شاخهمانند تمام دستهایش را فرا گرفت. او از کودکی کالسکه حمل میکرد اما قبل از عمل، قادر به انجام هیچ کاری نبود و نه میتوانست غذا بخورد، نه مسواک بزند، نه حتی کارهای شخصی خود را انجام دهد. تنها کاری که میتوانست با دستهایش انجام دهد خاراندن گردنش بود!او همیشه آرزو داشت مانند سایر افراد عادی زندگی کند و دخترش را در آغوش بگیرد. حالا بعد از عمل، او به آرزوی خود رسیده است.
پزشکان از سال گذشته تاکنون، ۱۶ عمل جراحی روی او انجام دادهاند و بدین طریق توانستند تا حد زیادی دستهای او را به حالت طبیعی برگردانند و او را از زوائد درختگونه دستهایش خلاص کنند اما آنها گفتهاند برای رهایی کامل و ترخیص از بیمارستان، باز هم باید عملهای جراحی دیگری روی دستهایش انجام شود تا جراحتها به طور کامل بهبود یابند و ترمیم شوند«ابول باجندار» اولین بار در ۱۰ سالگی متوجه چنین مشکلی شد. به مرور، رشد زوائد شاخهمانند تمام دستهایش را فرا گرفت. او از کودکی کالسکه حمل میکرد اما قبل از عمل، قادر به انجام هیچ کاری نبود و نه میتوانست غذا بخورد، نه مسواک بزند، نه حتی کارهای شخصی خود را انجام دهد. تنها کاری که میتوانست با دستهایش انجام دهد خاراندن گردنش بود!او همیشه آرزو داشت مانند سایر افراد عادی زندگی کند و دخترش را در آغوش بگیرد. حالا بعد از عمل، او به آرزوی خود رسیده است.