سفر رئیس بنیاد بیماری های نادر مالزی به ایران در ماه آینده
 کنفرانس سه روزه بیماری های نادر آسیا از 27 آبان ماه در مالزی شهر کوالالامپور برگزار شد. در این کنفرانس که مهدی مهکام از مدیران بنیاد بیماری های نادر ایران به عنوان نماینده ایران در آن حضور داشت تمام سهامداران انجمن بیماری های نادر در مرکز آسیا گرد هم آمدند.مهکام در دومین روز این کنفرانس با رئیس بنیاد بیماری های نادر مالزی خانم خدیجه ایوب گفتگو کرد. در نتیجه این گفتگو قرار شد خدیجه ایوب در ماه آتی برای بازدید از بنیاد بیماری های نادر و هماهنگی جهت همکاری در حوزه تحقیقاتی به کمک دانشگاه ها، به ایران سفر کند.
کنفرانس سه روزه بیماری های نادر آسیا از 27 آبان ماه در مالزی شهر کوالالامپور برگزار شد. در این کنفرانس که مهدی مهکام از مدیران بنیاد بیماری های نادر ایران به عنوان نماینده ایران در آن حضور داشت تمام سهامداران انجمن بیماری های نادر در مرکز آسیا گرد هم آمدند.مهکام در دومین روز این کنفرانس با رئیس بنیاد بیماری های نادر مالزی خانم خدیجه ایوب گفتگو کرد. در نتیجه این گفتگو قرار شد خدیجه ایوب در ماه آتی برای بازدید از بنیاد بیماری های نادر و هماهنگی جهت همکاری در حوزه تحقیقاتی به کمک دانشگاه ها، به ایران سفر کند. به گفته مهکام نماینده ایران در این کنفرانس، در تمامی بروشورها و تابلوهای اعلانات لوگوی بنیاد بیماری های نادر ایران در کنار سایر کشورهای شرکت کننده قرار دارد و همچنین پنل اختصاصی برای ایران در نظرگرفته شده است.همچنین در روز پایانی کنفرانس برنامه تشکیل و ادامه مسیر کمیته آسیایی بیماران نادر و اعضای آن مشخص می شود.
به گفته مهکام نماینده ایران در این کنفرانس، در تمامی بروشورها و تابلوهای اعلانات لوگوی بنیاد بیماری های نادر ایران در کنار سایر کشورهای شرکت کننده قرار دارد و همچنین پنل اختصاصی برای ایران در نظرگرفته شده است.همچنین در روز پایانی کنفرانس برنامه تشکیل و ادامه مسیر کمیته آسیایی بیماران نادر و اعضای آن مشخص می شود.دومین روز حضور بنیاد بیماری های نادر ایران در کنگره داروهای نادر بروکسل(بلژیک)

روز دوم کنگره دارویی بروکسل
دعوت اتحادیه بیماری های نادر اروپا از ایران جهت شرکت در کنگره دارویی بروکسل

حضور در کنگره دارویی بروکسل
دکتر علی داودیان: بنیاد بیماری های نادر ایران جهانی شد
 دکتر علی داودیان، رئیس بنیاد بیماری های نادر ایران در غرفه خبرگزاری پانا در بیست و دومین نمایشگاه مطبوعات و خبرگزاری های کشور حضور یافت و از جهانی شدن این بنیاد خبر داد.
دکتر علی داودیان، رئیس بنیاد بیماری های نادر ایران در غرفه خبرگزاری پانا در بیست و دومین نمایشگاه مطبوعات و خبرگزاری های کشور حضور یافت و از جهانی شدن این بنیاد خبر داد.
[divider] [/divider]
دکتر علی داودیان رئیس بنیاد بیماری های نادر ایران در گفت و گو با خبرنگار فرهنگی پانا، در بیست و دومین نمایشگاه مطبوعات و خبرگزاری های کشور، گفت: آنچه که امروز به عنوان خبر نو می تواند هم اکنون در خبرگزاری شما به عنوان اولین خبر برود روی سایت بنشیند این است که با یاری خدای سبحان و دعای خیر مردم بنیاد بیماری های نادر ایران از امروز جهانی شد.
وی افزود: این بنیاد با امضای هفت عضو رسمی؛ یعنی امریکا، کانادا، روسیه، چین، اسپانیا و اتحادیه اروپا و اتفاق آرا به عضویت بنیاد بیماری های نادر جهان درآمد. دکتر داودیان تصریح کرد: امیدوار هستیم 11 نوامبر در جمعه ای که پیش رو هست که می شود 21 آبان ماه، بنیاد بیماری های نادر ایران در صحن اصلی سازمان ملل در حضور 100 کشور به عنوان کشور چهارم ساعت 11:30 دقیقه به روی استیج می رود و من امیدوار هستم خداوند به ما این توفیق را بدهد که بتوانیم به مردم و بیماران منطقه ای مان خدمت بکنیم.
وی در پایان صحبت های خود بیان کرد: آن کسی که پای این تیرک چوبی آب می ریزد، دیوانه نیست باغبانی است امیدوار…
هییت مدیره ی بنیاد بیماری های نادر ایران در جمع اصحاب رسانه
به گزارش روابط عمومی بنیاد بیماری های نادر ایران، دکتر علی داودیان و هییت همراه در جمع اصحاب رسانه حضور یافتند و نتایج سفر به اروپا و کسب مقام عضویت بنیاد بیماری های نادر ایران در سازمان ملل را اعلام کردند.
این هییت ایرانی که هفته گذشته به عنوان تنها عضو منتخب از منطقه خاورمیانه در اجلاس اتحادیه بیماران نادر جهان در فرانسه حضور یافت موفق به کسب مقام عضویت در کمیته سازمان ملل متحد و اتحادیه بیمارن نادر اروپا با حداکثر آرا گشت.
مدیرعامل بنیاد بیماری های نادر در جمع اصحاب رسانه رفع موانع موجود در بحث دارو و غذای بیماران نادر را مهمترین مسئله در سفر اخیر خود به اروپا مطرح کرد.

مدیرعامل بنیاد بیماری های نادر در نمایشگاه مطبوعات
حکمت و مصلحت بندگان را فقط خالق دانا می داند و بس
در سفری که به شهرستان ساری همراه مدیر عامل بنیاد بیماری های نادر داشتیم از خانواده یک بیمار عیادت کردیم که شرح حال سید مهدی و سید حنانه رااز /در گرامیشان جویا شدیم …
سید مهدی قضایی متولد اسفند ۱۳۶۹ اهل مازندران شهرستان قائم شهر از بدو تولد دچاربیماری پوستی اپیدرمولیزاابولدوزو بوده واز همان روز تولد دچار تاول های پوستی آبدار بود که بعد از مدتی به صورت رسوب در داخل پوست شکل می گرفت و مدتی بعد باز می شد وفضای بسیار بد و زخمی که توام با کنده شدن پوست و جاری شدن خون به همراه بود.
دیستروفی؛ پارو زدن در توفان
« حال شما چطور است ؟ …ملال آنگاه لال می شود که خبر خوبی شما را بشنود …حال ما؟! خوبیم، بی خیال هر چه اندوه !» شرحی بر محنت بی منتهای بیمارانی که بیماری شان “خاص” نمی شود.
بیماران نادر از خدمات تفریحی، آموزشی وفرهنگی محروم هستند
یک بیمار مبتلا به بیماری های نادر گفت: بیماران نادر نمی توانند از خدمات تفریحی، آموزشی وفرهنگی استفاده کنند، چرا که معمولا مکان های تفریحی برای بیماران مناسب سازی نشده وافراد عادی به گونه ای تحقیر آمیز به بیماران نگاه می کنند که این موجب عذاب وافزایش در و رنج بیماران می شوند.
هزینه داروهای بیماران نادر بسیار بالاست
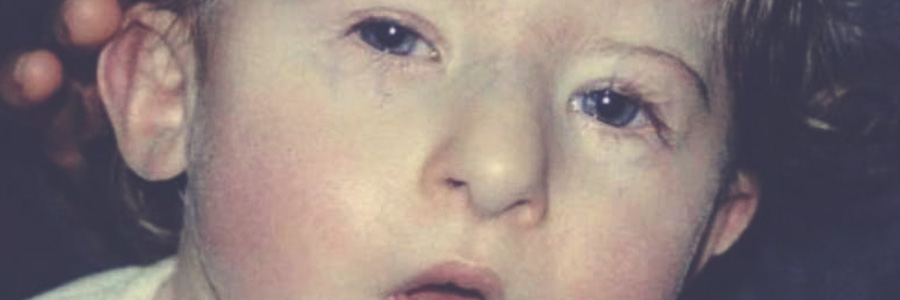
مادر یک بیمار نادر مبتلا به سندرم دی جرج در گفت وگو با بنیاد بیماری های نادر ایران گفت :کودکم مبتلا به سندرم دی جرج است، این بیماری مادرزادی است و پدرش نیز به این بیماری مبتلا یوده است.