بیماران نادر با مشکلات و گرفتاری هایی در رفع نیازهای پزشکی برآورده نشده، عدم دسترسی به درمان، هزینه های بالا، عدم تطابق شواهد، عدالت در سلامت و غیره همراه هستند. در حالی که چالشهای موجود در توسعه داروهای بیماریهای نادر در سطح جهانی (یعنی کشورهای با درآمد بالاتر در مقابل کشورهای با درآمد پایین و متوسط) به طور متفاوتی می باشد، بسیاری از آنها نیز به صورت فراملی بیان میشوند که نشان دهنده مسائل سیستمی است. نوآوری دارویی در سطح وسیعی تنظیم و نهادینه گشته و منجر به مسیرهای نوآوری کاملاً تثبیت شده میشود. در حالی که انحراف از این مسیرهای نوآوری دشوار است، ما معتقدیم که انجام این کار از اهمیت حیاتی برخوردار است. دلیل این امر این است که مدل فعلی نوآوری دارویی به تنهایی مقدار محصولات مورد نیاز برای رفع نیازهای برآورده نشده بیماران مبتلا به بیماری نادر را تامین نمیکند و همچنین قیمت آن برای سیستمهای مراقبتهای بهداشتی قابل تحمل نیست. با توجه به مشکلات بیماریهای نادر، ما معتقدیم که بازنگری در نوآوری بسیار مهم است و باید فضای بیشتری برای مسیرهای نوآوری جایگزین فراهم شود. ما در حال حاضر تعداد قابل توجه و متنوعی از انواع جدید ابتکارات در حوزه بیماریهای نادر را مشاهده میکنیم که مسیرهای نوآوری دارویی جایگزین را پیشنهاد یا استفاده میکنند و وجه مشترک آنها این است که شامل مجموعهای متنوع از ذینفعان اجتماعی میشوند، که آشکارا به یک هدف اجتماعی بالاتر میپردازند، یا هر دو مورد را شامل می شود. موضع ما این است که اصول نوآوری اجتماعی را میتوان در چارچوببندی و بیان چنین مسیرهای جایگزینی، که ما در اینجا نوآوری دارویی اجتماعی (SPIN) مینامیم، به کار گرفت و باید فضای بیشتری برای توسعه به آن داده شود. به عنوان یک تیم تحقیقاتی بین رشتهای در علوم اجتماعی، بهداشت عمومی و حقوق، موارد SPIN که ما بررسی میکنیم، به صورت فراملی گسترش یافته و شامل کشورهای با درآمد بالا و همچنین کشورهای با درآمد متوسط میشود. ما این کار را برای درک بهتر از وسعت حوزه نوآوری دارویی اجتماعی و پیشبرد تغییرات از سطح بالین تا سطح سیستم انجام میدهیم. ما به دنبال همکاری با کسانی هستیم که در چنین پروژههایی کار میکنند (به عنوان مثال، بیماران و سازمانهای بیمارمحور، محققان بیماریهای نادر، صنعت و سیاستگذاران). ما با هدف افزودن ارزش مقایسهای و ارزیابی به نوآوریهای داروسازی اجتماعی فعالیت می کنیم و به دنبال ایجاد علاقه بیشتر به این ابتکارات هستیم و از این طریق به عنوان بخشی از کار خود، به طور فعال در آنها مشارکت میکنیم.
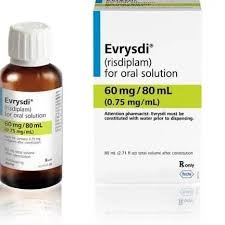
داروی اوریسدی چیست؟
اورسیدی دارویی است که برای بیماری SMA استفاده میشود. آتروفی عضلانی نخاعی (SMA) یک بیماری عصبی، عضلانی و ژنتیکی (ارثی) است که باعث ضعیفشدن و تحلیلرفتن عضلات میشود. افراد مبتلا به SMA نوع خاصی از سلولهای عصبی را در نخاع از دست میدهند (به نام نورونهای حرکتی) که حرکت ماهیچهها را کنترل میکنند. بدون این نورونهای حرکتی، ماهیچهها سیگنالهای عصبی را که باعث حرکت عضلات میشود را دریافت نمیکنند. کلمه آتروفی یک اصطلاح پزشکی به معنای «کوچکتر» است. در بیماری SMA، برخی از عضلات به دلیل عدم استفاده، کوچکتر و ضعیفتر میشوند.
داروی اوریسدی ، درمان مورد تایید سازمان غذا و داروی ایالات متحده آمریکا ( FDA ) است ، که برای درمان بیماری آتروفی عضلانی نخاعی ( SMA ) در کودکان و بزرگسال مبتلا به آتروفی عضلانی نخاعی ، تجویز میشود. این دارو ، در گروهی از بیماران ، پیش از بروز علائم بالینی ، نوع 1 ، 2 ، 3 ، از نوزادی تا سن 60 سالگی ، مورد مطالعه قرار گرفته است. داروی اوریسدی تعدیل کننده اسپلایسینگ ( برش ) RNA ژن SMN2 ( نورون سوروایول حرکتی 2 ) است.
• اوریسدی ( ریسدیپلام ) ، که توسط کمپانی ژننتک ، عضو گروه Roche ، عرضه و توزیع شده ، داروی مورد تایید سازمان غذا و داروی ایالات متحد امریکاست که برای درمان بیماری آتروفی عضلانی نخاعی در کودکان و بزرگسال ، برای تمامی گروه های سنی و تمام انواع SMA ، تجویز میشود.
• اوریسدی داروی خوراکی روزانه است که به شکل قرص در اختیار بیماران قرار میگیرد. این دارو ممکن است به شکل یک قرص کامل با آب خورده شود یا در یک قاشق چایخوری ( 5 میلی لیتر ) از آب خوردن بدون کلر با دمای اتاق ، حل شود. همچنین داروی اوریسدی به عنوان یک داروی مایع خوراکی ( شربت ) روزانه که ممکن است از طریق لوله تغذیه خورانده شود ، دردسترس است ؛ داروی اوریسدی ممکن است همراه با غذا یا بدون غذا مصرف شود.
• میزان مصرف داروی اوریسدی بر اساس سن و وزن بدن است.
• بسیاری از متخصصین در حوزه خدمات مراقبت های بهداشتی و درمانی بیماری آتروفی عضلانی نخاعی ، در ایالات متحده آمریکا ، داروی اوریسدی را تجویز مینمایند.
تاریخچه داروی اوریسدی
دو شرکت دارویی ژننتک و روچ ( Roche and Genentech ) پیشبرد و توسعه بالینی تجویز و مصرف داروی اوریسدی را در همکاری و مشارکت با بنیاد بیماری آتروفی عضلانی نخاعی و روش های درمانی PTC هدایت کردند. تایید داروی اوریسدی بر اساس مطالعات و آزمایش های بالینی چند مرکزی ، در بیماران مبتلا به آتروفی عضلانی نخاعی انجام شد. این آزمایشات بالینی اولیه ، آتروفی عضلانی نخاعی علامت دار با شروع در دوره نوزادی / شیرخوارگی ( FIREFISH ) ، آتروفی عضلانی نخاعی با شروع دیررس علائم ( SUNFISH ) ، و آتروفی عضلانی نخاعی در نوزادان پیش از بروز علائم ( RAINBOWFISH ) را مورد پژوهش و مطالعه قرار داد. این کارآزمایی های بالینی ، از تاثیر داروی اوریسدی در کودکان و بزرگسالان حمایت میکند و از شروع زودهنگام درمان با این دارو پشتیبانی می نماید.
اطلاعات مهم ایمنی بیمار و تجویز دارو؛ داروی اوریسدی چیست؟
اوریسدی داروی نسخه ای و مورد استفاده به هدف درمان آتروفی عضلانی نخاعی ( SMA ) در کودکان و بزرگسالان است.
• قبل از مصرف داروی اوریسدی ، به پزشک معالج یا پرسنل درمانی خود ، در رابطه با بیماری و وضعیت سلامتتان توضیح کامل دهید ، این توضیحات شامل موارد زیر هستند :
1- آیا شما باردارید یا قصد باردار شدن دارید ، بدین دلیل که داروی اوریسدی ممکن است بر کودک متولد نشده آسیب بزند. از متخصص خدمات مراقبت های بهداشت و درمان خود ، قبل از مصرف این دارو ، راهنمایی و مشاوره بگیرید.
2- اگر شما یک زن در سن باروری هستید :
• قبل از اینکه درمان را با داروی اوریسدی شروع کنید ، پزشک معالج یا پرسنل درمان ممکن است از شما آزمایش تشخیص بارداری بگیرند.
• در رابطه با روش های پیشگیری از بارداری که برای شما مناسب است با پزشک معالج یا پرسنل خدمات بهداشت و درمان صحبت کنید . در زمان درمان با دارو و برای حداقل یک ماه پس از متوقف کردن مصرف داروی اوریسدی ، از روش های پیشگیری از بارداری استفاده کنید.
• ثبت بارداری.
سیستم ثبت بارداری برای زنانی که داروی اوریسدی را در طول مدت بارداریشان مصرف میکند وجود دارد. هدف این سیستم ثبت اطلاعات جمع آوری داده ها در رابطه با سلامت زن باردار و نوزادش است. اگر باردار هستید و یا در حین مصرف داروی اوریسدی باردار شدید ، به پزشکتان یا متخصصین خدمات بهداشت و درمان خود بلافاصله اطلاع دهید و در رابطه با ثبت نام شما در سیستم ثبت بارداری در زمان مصرف داروی اوریسدی با پرسنل خدمات بهداشت و درمانی تان صحبت کنید.
• اگر شما یک فرد مذکر بالغ هستید بدانید که داروی اوریسدی میتواند روی توانایی باروری مردان تاثیر بگذارد. با پزشک معالج خود پیش از مصرف این دارو مشورت کنید.
• اگر در دوران شیر دهی هستید یا تصمیم بر تغذیه کودک با شیر مادر را دارید ، با پزشک متخصص در این رابطه مشورت کنید. هنوز مشخص نیست که آیا داروی اوریسدی از طریق شیر مادر منتقل می شود و میتواند به نوزادتان صدمه بزند یا خیر!
• در رابطه با تمامی داروهایی که مصرف میکنید با پزشک معالج خود مشورت نمایید.
اگر محلول خوراکی داروی اوریسدی برای شما تجویز شده است ، باید این دارو را از داروخانه به شکل مایع دریافت کنید . اگر داروی داخل بطری به شکل پودر است ، آن را استفاده نکنید. با پزشک داروخانه برای تعویض دارو تماس بگیرید.
• از ریختن داروی اوریسدی بر روی پوست یا داخل چشمتان اجتناب کنید. اگر داروی اوریسدی با پوست شما تماس پیدا کرد ، آن قسمت را با آب و صابون تمیز کنید. در صورت تماس داروی اوریسدی با چشمتان ، چشم خود را با آب بشویید.
شایع ترین عوارض جانبی داروی اوریسدی عبارتند از :
• برای آتروفی عضلانی نخاعی با شروع دیررس:
1- تب
2- اسهال
3- خارش یا تحریک پوستی
• برای آتروفی عضلانی نخاعی با شروع در دوران نوزادی:
1- تب
2- اسهال
3- خارش یا تحریک پوستی
4- آبریزش بینی ، عطسه ، و گلو درد ( عفونت دستگاه تنفسی فوقانی )
5- عفونت ریه ( عفونت دستگاه تنفسی تحتانی)
6- یبوست
7- استفراغ
8- سرفه
این موارد شامل تمامی عوارض جانبی احتمالی داروی اوریسدی نیستند. برای دریافت اطلاعات بیشتر در رابطه با خطرات و مزایای داروی اوریسدی ، از پزشک متخصص ، پرسنل ارائه دهنده خدمات بهداشت و درمان یا دکتر متخصص داروساز خود سئوال کنید.
اهمیت تشکیل گروه مراقبتی برای بیماران نادر؛ راهی برای کاهش فشار و اضطراب
زندگی با یک بیماری نادر ممکن است نیازمند خدمات مراقبتی و پشتیبانی ویژهای در منزل باشد. این خدمات، که از مراقبتهای تخصصی تا انجام امور روزمره را شامل میشود، برای هر فرد منحصر به فرد است. مدیریت این امور
بهویژه برای کسانی که تنها به آن پرداخته و با مشکلات مختلف دستوپنجه نرم میکنند، میتواند چالشبرانگیز باشد.
در اینجا راهکارهایی در راستای خود مراقبتی و کمک به بیماران نادر پیشنهاد می شود
استخدام نیروی کمکی در منزل
زندگی با یک بیماری نادر میتواند نیازمند داشتن کمک و پشتیبانی بیشتر در منزل باشد. این خدمات مراقبتی برای هر فرد متفاوت است و از مهارت در ارائه خدمات تخصصی ، تا انجام امور ساده و روزمرده ، دسته بندی می شود. مدیریت تمامی این امور ممکن است برای یک نفر بسیار سخت باشد. هنگامی که با چنین مشکلی مواجه شدید ، بهره مندی از خدمات کمک رسانی بیرونی ، میتواند بهترین راه کار باشد.
تشکیل گروه مراقبتی
به منظور جلوگیری از ایجاد اضطراب و احساس آشفتگی در فرد، تشکیل گروهی از افراد که میتوانند خدمات مراقبتی بیشتری را ارائه دهند ، به شما کمک میکند. این گروه میتواند متشکل از یک یا تعداد بیشتری از پرستاران اصلی ، مراقبین پشتیبان برای مواقع اضطراری ، مراقبت موقت برای گذراندن زمان کوتاه استراحت ، و افرادی باشد که میتوانند با روش های دیگری به شما کمک کنند.
در نظر بگیرید که چه کسی برای آنچه که نیاز است انجام شود ، مناسب ترین شخص است. به عنوان مثال ، اگر فردی قصد کمک دارد اما نمیتواند از عهده خدمات مراقبت های بالینی بر آید ، میتواند در خریدن غذاها ، رانندگی ، یا یادداشت برداشتن در جلسات ملاقات با پزشک ، به شمال کمک نمایید. حتی افرادی که فقط میتوانند بیاید و با شما فیلم تماشا کنند یا یک لیوان قهوه بنوشند را نیز در لیست افراد کمک رسان جای دهید.
سرپرستی اعضای این گروه ، ممکن است نیازمند مدیریت همزمان چندین برنامه متعدد باشد. تقویم های مشترک گوگل و فهرست های گروهی ارسال ایمیل ، از جمله ابزارهای رایگانی هستند که شما میتوانید به صورت شخصی از آنها برای گروه خود استفاده کنید.
جستجوی پرستاران
از کجا میتوانید پرستاران را پیدا کنید؟ این امر به نوع خدمات مراقبت – درمانی مورد نیازتان ، و این مسئله که شما هر چند وقت یکبار به حمایت و پشتیبانی نیاز دارید ، وابسته است. این موضوع میتواند به شکل ساده تر مانند قدم زدن در همسایگی و درخواست کمک از آنها باشد ، یا اینکه ممکن است نیاز به یافتن افرادی داشته باشید که بتوانند با مهارت و آموزش تخصصی خود و طبق برنامه ای منظم ، با شما همکاری نمایند.
از خانواده ، دوستان و همسایگان کمک بخواهید.
افرادی که درحال حاظر بخشی از زندگی شما هستند ، جزء اولین نفراتی هستند که میتوانید برای استفاده از خدمات مراقبت و پرستاری ، از آنها کمک بگیرید. با این حال ، از نقاط ضعف و قدرتشان آگاه باشید ، و از اینکه آنها چه مقدار و چه نوع کمکی را میتوانند به شما ارائه دهند ، قدردانی کنید.
به دنبال داوطلبین بگردید.
پرستاران و مراقبین داوطلب ممکن است افرادی نظیر ؛ دانشجویان ، بازنشستگان ، اعضای انجمن گروه های خدماتی ، و دیگر افراد محلی باشند که برای کمک رسانی ، فرصت و علاقه کافی دارند.
از توصیه های افرادی که به آنها اعتماد دارید استفاده کنید.
یکی از راه های پیدا کردن پرستاران و مراقبین مناسب ، پرسیدن نظرات دیگر افرادی است که از آنها کمک گرفته یا با آنها همکاری مینمایند. اگر شما عضو گروه پشتیبان هستید ، با دیگر اعضاء در رابطه با پرستاران گروه های مراقبت شان گفتگو کنید. همچنین میتوانید از پزشک ، پرستار ، مددکار اجتماعی ، درمانگر ، و دیگر متخصصین پزشکی خود ، توصیه بخواهید.
از طریق یک سازمان یا نهاد به جستجوی خود ادامه دهید.
ادارات دولتی ، سازمان های غیر انتفاعی ، و دیگر گروه ها میتوانند شما را به مجموعه ای از منابع مرتبط کنند. همچنین برخی از آنها میتوانند به شما مشاوره دهند یا درپرداخت هزینه های مربوط به خدمات مراقبت – درمانی تخصصی ، کمک نمایند. برخی از مراکزی که باید جستجو کنید در زیر ذکر شده اند :
- مراکز محلی سالمندان اطراف شما
بسیاری از شهر ها ، شهرک ها و مناطق ، برنامه ای دارند که اطلاعات و منابع را در رابطه با خدمات مراقبت از سالمندان ، ارائه میدهند.
- انجمن ملی خدمات روزانه بزرگسالان – برای مراقبین
مرکز روزانه بزرگسالان میتواند کمک بزرگی برای مراقبین و پرستارانی باشد که شاغل هستند و یا نیاز به مراقبت موقت ( مراقبت شیفتی ) دارند. این وبسایت به شما اجازه میدهد که مراکز خدماتی نزدیک محل زندگی تان را پیدا کنید و به شما در بررسی و ارزیابی اینکه آیا آنها مناسب هستند یا نه ، کمک میکنند.
- به عنوان مثال در ایران بیماران میتوانند به وبسایت پایگاه اطلاع رسانی ” شورای ملی سالمندان ” ، بخش دبیرخانه ، مراجعه کنند ، و در رابطه با نهاد های پوشش دهنده خدمات سالمندان و دیگر بیماران ، اطلاعات لازم را به دست آورند.
سئوالات صحیح را قبل از استخدام مراقب یا پرستان بپرسید.
قبل از شروع جستجو برای یافتن پرستار و مراقب ، بسیار مهم است که نیازهای خدمات مراقبتی خود را بشناسید. سئوالاتی که باید از خود بپرسید عبارتند از :
- برای انجام چه وظایف مراقبتی نیاز به کمک دارم؟
- هر چند وقت یکبار نیازمند کمک در امور مراقبتی هستم ؟ برای چه طول مدتی – چند ساعت کوتاه ، در طول عصر یا تمام شب ؟
- چه سطحی از خدمات ، بیشترین کمک رسانی و تاثیر را خواهد داشت؟ آیا من برای لباس پوشیدن ، استحمام کردن ، نظافت منزل ، یا آشپزی نیاز به کمک دارم؟
- آیا به فردی با آموزش و مهارت های پزشکی نیازمندم؟
- سلیقه های شخصی من نظیر ؛ دوست داشتن ها و علایق و نیز دوست نداشتن های من چه هستند؟
- انتظارات من چیست؟
- چگونه هزینه های استفاده از این خدمات کمکی و مراقبتی را پرداخت خواهم کرد؟
دیگر مواردی که لازم است مورد بررسی قرار گیرند ، شامل موارد زیر هستند :
آیا زبان یا برقراری ارتباط خود یک مشکل خواهد بود؟ آیا جنسیت مراقب و پرستار مهم است؟ همچنین ، هوشیار باشید که افراد چه مسائلی را نیاز است در رابطه با وضعیت زندگی شما بدانند. آیا حیوان خانگی دارید؟ آیا امکان سیگار کشیدن در خانه شما هست؟ آیا شما مقتضیات و الزامات دینی و مذهبی دارید؟
فارغ از اینکه چه کسی را استخدام مینمایید ، لازم است که بررسی سوابق و امور مربوط به پیشینه فرد مراقب را انجام دهید ( اگر آنها برای خودشان و به صورت شخصی کار میکنند ). همچنین ، توصیه نامه ها و استعلامات را بررسی کنید. یکی از مزایای استخدام از طریق دفاتر کمک رسان خدمات مراقبت – درمان این است که این نهاد ها معمولا بررسی های سوابق و دیگر استعلامات را انجام میدهند.
استخدام یک مراقب حرفه ای با دستمزد ، فردی که آموزش ها و مهارت های تخصصی را دیده باشد ، سئوالات بیشتری را نظیر موارد زیر ، به ذهن می آورد :
- گواهی نامه ها و اعتبار نامه هایشان چیست ؟
- آیا آموزش ها و مهارت هایشان به روز است؟
- چه میزان تجربه ای را در این زمینه شغلی دارند؟ آیا آنها تجربه انجام خدمات مراقبتی و پرستاری را دارند؟
- اگر آنها برای یک دفتر یا نهاد کار میکنند ، ارزیابی ها و رتبه بندی هایشان چیست؟
- حقوق و حق الزحمه آنها چه قدر است ؟ و شرایط و نحوه پرداخت به چه شکل نظارت و مدیریت می شود؟
کشف پیوند ژنتیکی اوتیسم با بیماری نادر عضلانی
دانشمندان برای نخستینبار نشان دادند که جهشهای تکرارشونده در DNA بیماران مبتلا به دیستروفی میوتونیک میتواند توسعه مغز را مختل کرده و به بروز علائم اوتیسم منجر شود.پژوهشگران بیمارستان کودکان سیککیدز در کانادا و دانشگاه نوادا در لاسوگاس موفق به شناسایی یک ارتباط ژنتیکی میان اختلال طیف اوتیسم (ASD) و بیماری نادر ارثی «دیستروفی میوتونیک نوع یک» (DM۱) شدند.
این یافته که در نشریه Nature Neuroscience منتشر شده، نظریه دیرینه نقش اصلی «از دست رفتن عملکرد ژن» را در اوتیسم به چالش میکشد و سازوکاری متفاوت را برای بروز رفتارهای اجتماعی مرتبط با اوتیسم پیشنهاد میکند.
DM۱ نوعی بیماری ژنتیکی است که با ضعف پیشرونده و تحلیل رفتن عضلات شناخته میشود. با اینکه اوتیسم حدود یک درصد از جمعیت عمومی را درگیر میکند، احتمال تشخیص آن در افراد مبتلا به DM۱، ۱۴ برابر بیشتر است.
تکرارهای DNA و اختلال در فرآیند “اسپلایسینگ”
محققان دریافتند که جهش ژنتیکی مسئول DM۱، یعنی تکرارهای دنبالهدار (Tandem Repeat Expansions یا TREs) در ژن DMPK، باعث اختلال در رشد طبیعی مغز نیز میشود. این تکرارها عملکرد فرآیندی حیاتی به نام “اسپلایسینگ ژن” را بر هم میزنند؛ فرایندی که برای بیان صحیح ژنها ضروری است. در نتیجه، تعادل تولید پروتئین در مغز به هم میریزد و فرآیند اسپلایسینگ تعداد زیادی از ژنهای مؤثر در عملکرد مغز دچار اختلال میشود. به باور دانشمندان، این تغییرات مولکولی ممکن است با بروز ویژگیهای اجتماعی و رفتاری مرتبط با اوتیسم در افراد مبتلا به DM۱ ارتباط داشته باشد.
پروتئینهایی که در دام RNA سمی گرفتار میشوند
رایان یوان، زیستشناس ارشد در برنامه ژنتیک و زیستشناسی ژنومی در SickKids، در این باره میگوید: «یافتههای ما راه جدیدی برای توصیف توسعه ژنتیکی اوتیسم ارائه میدهند. با شناسایی مسیر مولکولی دخیل در این ارتباط، میتوانیم به سمت روشهای نوین تشخیص ASD و توسعه درمانهای هدفمند و دقیق حرکت کنیم.»
به گزارش ساینس دیلی، تکرارهای دنبالهدار زمانی ایجاد میشوند که بخشهایی از DNA چندین بار تکرار شوند؛ با هر بار تکرار، احتمال بروز خطا در عملکرد ژن افزایش مییابد. یوان در سال ۲۰۲۰ بیش از ۲۵۸۸ محل متفاوت در ژنوم افراد مبتلا به اوتیسم را شناسایی کرد که در آنها TREs فراوانتر از حد معمول دیده میشدند.
لوکاش اشنایدر، استادیار و محقق ارشد در UNLV، در این باره میگوید: «یکی از این تغییرات در بیماری نادر عصبی-عضلانی برای من برجسته شد و همین آغازگر ارتباطدادن نقاط مختلف به هم بود. ما به پیوند مولکولیای رسیدیم که احتمالاً منشأ بروز علائم اوتیسم در کودکان مبتلا به دیستروفی میوتونیک است.»
پیشبرد سیاست ها در عرصه بیماری های نادر در اروپا
مجله عصب شناسی لانست در مطلبی عنوان کرد : تقویت گفتگوها میان متخصصین مغز و اعصاب ، محققین ، نمایندگان بیماران و سیاست گذاران گام بسیار مهمی به سوی رسیدن به چشم اندازی برابر در ارائه خدمات مراقبت های بهداشت – درمان است ، که بر بهبود و ارتقای کیفیت زندگی افراد مبتلا به بیماری های نادر سیستم اعصاب ، تاثیر میگذارد. قبل از روز جهانی بیماری های نادر سال 2025 ، فدراسیون اروپایی انجمن های نورولوژی ( EFNA ) در پارلمان اروپا ، به تاریخ 19 فوریه 2025 ، تشکیل جلسه داد که در آن نمایندگان افراد مبتلا به بیماری های نادر سیستم مغز و اعصاب را با اعضای اتحادیه اروپا ( MEPs ) متشکل از گروه های دینفع اعضای پارلمان اروپا ، در عرصه سلامت مغز و بیماری های اعصاب گرد هم آورد. EFNA از نمایندگان بیماران به منظور بحث در رابطه با تاثیر بیماری های نادر سیستم مغز و اعصاب بر روند زندگی ، و شناسایی زمینه هایی که سیاست های فعلی اتحادیه اروپا نیازهای جامعه بیماران نادر سیستم اعصاب را تامین نمی نماید ، دعوت به عمل آورد.
در سراسر اتحادیه اروپا ، بزرگترین دغدغه و نگرانی بیماران و مراقبین ، دسترسی نا برابر و ناعادلانه به تشخیص و درمان سریع و به موقع اختلالات نادر در سیستم مغز و اعصاب است. باور بر این است که متخصصین حوزه مراقبت های بهداشت – درمان ، به اندازه کافی در رابطه با رویکردهای تشخیص بیماری و مداخلات پزشکی اطلاع رسانی و آگاه سازی نشده اند. نگرانی ها و دغدغه های بیشتر دیگر مربوط به ؛ اثرات اقتصادی اجتماعی و روانشناسی زندگی با یک بیماری نادر سیستم مغز و اعصاب ، نظیز ؛ سختی ها و مشکلات مالی و انزوای اجتماعی ناشی از انگ اجتماعی همراه با این بیماری ها است. EFNA مجددا فراخوانش را در رابطه با انجام اقدامات در رابطه با منشور بیماری های نادر سیستم مغز و اعصاب ، که برنامه های سیاسی را طرح ریزی میکند ، به منظور مقابله با این چالش ها و نگرانی ها از طریق ایجاد اتحاد میان نمایندگان بیماران ، برای دسترسی به دارو و خدمات مراقبت – درمانی ، تقویت رویکرد چند زمینه ای ، به هدف ارائه خدمات درمانی ، اصلاح و بهبود ارزیابی محدودیت ها و ناتوانی ها ، و ترویج پذیرش و پیوند شبکه های مرجع اروپایی به سیستم های سلامت و بهداشت محلی را ، اعلام کرده و مورد توجه قرار میدهد.
در هر شبکه مرجع اروپایی ، متخصصین در حوزه بیماری های نادر ، به منظور ارائه رایزنی ها و پیشنهادات گروهی چند رشته ای به صورت آنلاین ، با یکدیگر همکاری مینمایند ، برنامه های آموزشی سازماندهی شده را برای پزشکان بالینی ارائه کرده ، استانداردهای مراقبت – درمانی را توسعه داده ، و در زمینه ثبت نام گسترده بیماران در اتحادیه اروپا با یکدیگر همکاری مینمایند. همچنین ، مشارکت های بیشتر سیاست مداران در اتحادیه اروپا ، به منظور تضمین پایداری مالی و انجام و پیشبرد اقدامات ملی شبکه های مرجع اروپایی ، مورد نیاز و تاکید قرار گرفته است.
به منظور تضمین دسترسی به تشخیص برابر و به موقع ، به خصوص برای بیماری های نادر در شروع دوران کودکی یا به دلیل ژنتیک ، هماهنگ سازی سیاست محور برنامه های غربال گردی نوزادان ، در سراسر اروپا ، مورد نیاز است. در انگلستان ، درخواست برنامه غربالگری نوزادان برای آتروفی عضلانی نخایی در سال 2018 ، توسط کمیته غربالگردی ملی انگلستان رد شد. این تصمیم به شدت توسط متخصصین مغز و اعصاب مورد انتقاد قرار گرفت، به دلیل اینکه ، تاخیر در شروع اقدامات درمانی با داروهای مورد تایید – نوزینرسن ، اوناسمنوژن ابپارووک ، یا ریسدیپلام – که در اوایل سالهای زندگی بسیار اثرگذار هستند ، منجر به اختلافات و تفاوت هایی در نتایج حاصله برای کودکانی که در انگلستان متولد شده اند در مقایسه با کودکانی که در کشورهای دیگر با برنامه های غربالگری بیماری ها به دنیا امده اند ، شده است. حتی در زمانی که هیچ درمان و دارویی برای یک بیماری نادر وجود ندارد ، تشخیص به موقع از طریق برنامه های غربالگری ، منجر به انتخاب های آگاهانه بهتری برای مراقبت های درمانی کودک ، و همچنین بارداری های بعدی ، و نیز دسترسی به موقع به حمایت های مناسب و کافی اجتماعی میشود.
چالش های مرتبط با دسترسی به گزینه های درمانی و دارویی جدید ، از دیگر نگرانی ها و دغدغه های ضروری در حوزه بیماری های نادر سیستم مغز و اعصاب است. شاخص انتظار بیماران ( مدت زمان انتظار برای دسترسی به درمان های نوآورانه ) ، بر اختلافات و نابرابری ها در امر دسترسی به تولیدات داروهای اورفان در سراسر اروپا ( بدین معنی که ؛ زمانی که یک دارو برای قرار گرفتن تحت پوشش بیمه تایید میشود ) ، مورد بررسی و توجه قرار میگیرد. به عنوان مثال ، داروی ریسدیپلام ، بلافاصله بعد از اخذ مجوز بازاریابی متمرکز اتحادیه اروپا ، در سال 2021 ، در کشور آلمان ، دردسترس قرار گرفت ، این درحالی بود که متخصصین مغز و اعصاب در کشور ایرلند برای 3 سال بعد از آن تاریخ ، هنوز نتوانسته بودند این دارو را تجویز نمایند. مقررات اخیر اتحادیه اروپا در زمینه ارزیابی های تکنولوژی بهداشت و درمان ( HTA ) ، به هدف هموار ساختن دسترسی به داروهای مورد تایید اتحادیه اروپا از طریق امکان ثبت و ارسال یک درخواست متمرکز در سطح اتحادیه اروپا برای ارزیابی های مشترک کلینیکی و بالینی ، به جای ثبت و ارسال درخواست جداگانه توسط هر کشور عضو اتحادیه اروپا ، مورد بررسی قرار گرفت. یکی از جنبه های مقررات جدید اتحادیه اروپا ، دستورالعمل مشاوره بیماران در طی HTAs است ، که دیدگاه های خاص و منحصر به فرد بیماران را به رسمیت می شناسد. همکاری ها و ارائه طرح های پیشنهادی و اقدامات نوآورانه ای نظیر ؛ برنامه ظرفیت سازی اروپایی بیماران ( EUCAPA ) که توسط سازمان یوروردیس – بیماری های نادر اروپا ، انجام میگیرد ، به منظور تسهیل فرآیند مشارکت بیماران بسیار ، بسیار ضروری است.
درکنار سرمایه گذاری های گسترده در حوزه تحقیقات و توسعه درمان های بیماری های نادر سیستم اعصاب ، تجربیات بیماران باید به منظور اطلاع رسانی تلاش ها و فعالیت ها به سوی ایجاد تغییرات مهم ، مورد استفاده قرار گیرند. همچنین سیاست گذاران باید به هدف تضمین پایداری شبکه های مرجع اروپایی ، که از بیماران حمایت میکنند ، و افزایش آگاه سازی و اطلاع رسانی در سطح تخصصی در زمینه بیماری های نادر سیستم مغز و اعصاب ، فعالیت نمایند. در اروپا همکاری های فرامرزی و بین المللی در میان بیماران ، متخصصین حوزه مراقبت های بهداشت – درمان ، و سیاست گذاران ، به هدف در نظر گرفتن نیاز های چند بعدی افرادی که به بیماری های نادر سیستم اعصاب مبتلا شده اند ، بسیار مهم و ضروری به نظر می رسد.
راهکارهایی برای بهبودی و بازتوانی پس از خستگی و فرسودگی روانی ناشی از فعالیتهای حمایتی
راهکارهایی برای بهبودی و بازتوانی پس از خستگی و فرسودگی روانی ناشی از فعالیتهای حمایتی
خستگی روانی ناشی از فعالیتهای حمایتی، بهویژه برای مراقبین و پرستاران بیماران، بهخصوص در حوزه بیماریهای نادر، پدیدهای رایج اما پنهان است. این نوع فرسودگی ممکن است به شکلهایی مانند خستگی مفرط، کاهش انگیزه، اجتناب از مواجهه با موضوعات مربوط به بیماری، استفاده بیش از حد از مواد روانگردان، نوسانات خلقی، بدبینی و حتی احساس جداافتادگی از زندگی بروز پیدا کند.
بازتوانی پس از فرسودگی روانی: یک مسیر فردی
فرایند بهبودی برای هر فرد منحصربهفرد است، چرا که علل، شدت و تأثیرات خستگی روانی نیز در افراد مختلف متفاوت است. با این حال، راهکارهای زیر میتوانند به عنوان نقطه شروع در این مسیر مورد توجه قرار گیرند:
1. اختصاص زمانی برای استراحت مطلق
استراحت کردن، نه تنها مجاز بلکه ضروری است. چرتهای کوتاه، خواب بیشتر، و فاصلهگرفتن موقت از مسئولیتها، به بدن و ذهن فرصت بازسازی میدهند.
2. بیان احساسات از طریق هنر
هنر راهی نیرومند برای بازسازی روان است. نوشتن شعر، نقاشی، ساخت کارهای دستی، یا هر شکلی از بیان هنری، به افراد کمک میکند تا احساسات خود را پردازش کرده و دوباره انرژی بگیرند.
3. پرداختن به سرگرمیها و مهارتهای قدیمی
پروژههای نیمهکاره را کامل کنید یا مهارتهای گذشته را احیا کنید. اتمام یک کار خلاقانه میتواند حس موفقیت و معنا را بازگرداند. همچنین، یادگیری مهارتهای جدید نیز در ایجاد هیجان و انگیزه مؤثر است.
4. تجربه مکانهای تازه
حتی یک بازدید کوتاه از یک مکان جدید مثل یک کافه یا موزه، میتواند دیدگاه فرد را تغییر داده و فرصتی برای تنفس روانی ایجاد کند.
5. برقراری ارتباط با خود
برای مدتی از فعالیتهای حمایتی فاصله بگیرید و به خود فرصت بدهید. نوشتن روزانه درباره احساساتتان یا بررسی مرزهای روانی خود، به شما کمک میکند تا متوجه شوید در کدام بخشها نیاز به ترمیم دارید.
6. ارتباط با انجمن یا گروه حمایتی
برقراری ارتباط با دیگران در شرایط مشابه، نهتنها احساس تنهایی را کاهش میدهد، بلکه فضایی برای همدلی، درک و بازسازی عزت نفس فراهم میآورد.
چالش های بیماری های نادر و اقدامات بالقوه در خاورمیانه
بیماریهای نادر، که در مناطق مختلف جهان تعاریف متفاوتی دارند، در مجموع بر نزدیک به ۳۰۰ میلیون نفر تأثیر میگذارند. با وجود تعداد کم مبتلایان به هر بیماری نادر بهصورت جداگانه، در مجموع این بیماران با چالشهای جدی در زمینه تشخیص و درمان مواجه هستند. تاکنون درمانهای محدودی برای این بیماریها توسعه یافته و در بسیاری از موارد، بیماران در مقایسه با مبتلایان به بیماریهای شایع، از خدمات درمانی و تشخیصی بهموقع محروم میمانند. این مطالعه به بررسی چالشهای موجود برای بیماران نادر و سیستمهای مراقبت بهداشتی در منطقه خاورمیانه و شمال آفریقا (MENA) پرداخته و به دنبال ارائه راهبردهایی برای بهبود دسترسی به درمان است.
روششناسی
مطالعه حاضر از یک رویکرد سهمرحلهای استفاده کرده است:
۱. بررسی متون علمی و گزارشهای غیررسمی
در این مرحله، مقالات علمی و مستندات موجود درباره چالشهای جهانی بیماران مبتلا به بیماریهای نادر مورد بررسی قرار گرفت. همچنین اطلاعاتی درباره مقررات دارویی در کشورهای مختلف جمعآوری شد.
نظرسنجی از نمایندگان شرکتهای دارویی
یافتههای مرحله اول مبنای طراحی یک نظرسنجی از نمایندگان صنعت داروسازی در سه کشور عربستان سعودی، مصر و امارات متحده عربی قرار گرفت. این نظرسنجی به شناسایی موانع دسترسی بیماران نادر به درمان و سیاستهای موجود در این کشورها پرداخت.
مصاحبه با کارشناسان دولتی
برای اعتبارسنجی نتایج نظرسنجی، مصاحبههایی با متخصصان و مسئولان دولتی انجام شد. این مرحله منجر به ارائه پیشنهادهایی برای کاهش موانع و بهبود وضعیت بیماران نادر گردید.
نتایج
نتایج بهدستآمده از بررسی متون، نظرسنجی و مصاحبهها نشان داد که بیماران نادر در منطقه با چندین چالش عمده مواجه هستند، از جمله:
کمبود آگاهی عمومی و تخصصی درباره بیماریهای نادر
مشکلات در فرآیند دریافت مجوز بازاریابی برای داروهای ویژه این بیماران
هزینههای بالای داروهای نادر (اورفان) و نبود حمایتهای کافی
پیشنهادها و راهکارها
برای کاهش این چالشها، مجموعهای از اقدامات در کشورهای مورد بررسی پیشنهاد شد، از جمله:
تقویت همکاری بین وزارت بهداشت و شرکتهای داروسازی برای بهبود فرآیندهای درمان و تأمین دارو
ایجاد یک مسیر مستقل برای ثبت داروهای نادر با معیارهای مشخص و جدول زمانی دقیق
تدوین سیاستهای حمایتی مالی شامل تعیین سقف هزینههای اثربخش برای داروهای اورفان
ارائه یک تعریف مشخص از بیماریهای نادر و تدوین قوانین ویژه برای حمایت از بیماران
افزایش استفاده از “موافقتنامههای ورود مدیریتشده” برای تسهیل دسترسی بیماران به داروها
نتیجهگیری
بیماریهای نادر در منطقه خاورمیانه و شمال آفریقا، همانند سایر نقاط جهان، چالشهای قابلتوجهی را برای بیماران و سیستمهای بهداشتی ایجاد کردهاند. برای رفع این موانع، اجرای راهبردهای جامع و هدفمند ضروری است. با اتخاذ سیاستهایی که هم کارایی اقتصادی و هم عدالت درمانی را در نظر بگیرند، میتوان دسترسی به درمان را بهبود بخشید و کیفیت زندگی بیماران مبتلا به بیماریهای نادر را ارتقا داد
شناسایی ۵ گونه جدید بیماری نادر
در جلسه کمیسیون پزشکی

دومین کمیسیون پزشکی بنیاد بیماری های نادر ایران در سال 1403 با حضور تنی چند از اساتید دانشگاه های برتر تهران، از جمله یاسر داودیان (رئیس هیئت مدیره بنیاد بیماری های نادر ایران)، دکتر مهدی شادنوش (نائب رئیس هیئت مدیره بنیاد بیماری های نادر ایران، متخصص تغذیه)، دکتر حمیدرضا ادراکی (مدیرعامل بنیاد بیماری های نادر ایران، فلوشیپ نورورادیولوژی)، دکتر مهدی نوروزی (معاونت علمی بنیاد بیماری های نادر ایران، متخصص ژنتیک)، دکتر حسین افرا(معاونت درمان بنیاد بیماری های نادر ایران)، دکتر علی تقوی (مدیر علمی بنیاد بیماری های نادر ایران)، دکتر رضا شروین بدو (فوق تخصص مغز و اعصاب کودکان)، دکتر محمد یزدان حق شناس (متخصص بیماری های داخلی)، دکتر کامران یعقوب پور (فوق تخصص غدد)، دکتر مریم اسلامی (متخصص ژنتیک)، دکتر هما قادریان (فلوشیپ بیماری های مادرزادی قلب)، روز چهارشنبه 19 دی در محل بنیاد برگزار شد. در این کمیسیون با تاکید بر تعریف جدید بیماری های نادر و لزوم بازنگری لیست بیماریهای نادر ایران، همزمان در رابطه با پرونده های پزشکی بیماران ثبت نام شده در سامانه سبنا بحث و تبادل نظر صورت گرفت. با تایید برخی از مدارک پزشکی ارسال شده به بنیاد، تنی چند از بیماران در زمره بیماران نادر ایران قرار گرفتند. بدین ترتیب 5 نوع بیماری جدید به لیست بیماری های نادر ایران افزوده شد. این بیماری ها شامل موارد زیر می باشد:
1.سندرم شواخمن دیاموند Schwachman Diamond Syndrome
2.آتروفی پیشرونده عضلانی Progressive Muscular Atrophy
3.سندرم موات ویلسون Mowat Wilson Syndrome
4.لیومیوسارکوم Leiomyosarcoma
5.سندرم ملنیک نیدلز Melnick Needles Syndrome
بدین ترتیب تعداد بیماری های مندرج در لیست بیماری های نادر ایران به 456 نوع بیماری نادر افزایش یافت.
تشخیص بیماری های نادر توسط هوش مصنوعی Face2Gene
Face2Geneیک برنامه فنوتیپ (بر پایه استفاده از علائم ظاهری) است که از آن برای ارزیابی های ژنتیکی جامع و دقیق برای بیماری های نادر استفاده می شود.
این هوش مصنوعی شامل ویژگیهایی چون: ارزیابی بهبودیافته بیمار با فنوتایپینگ عمیق، تشخیص ویژگیهای بدشکلی و آشکار کردن ویژگیهای مرتبط، کشف اختلالات ژنتیکی مرتبط، شامل پایگاه داده پزشکی لندن (LMD)، دسترسی به
انجمنها برای بررسی پرونده مشترک معضلات می باشد.
Face2Gene یک ابزار جستجو و مرجع است که برای اهداف اطلاعاتی ارائه شده است و قرار نیست جایگزین قضاوت یا تجربه پزشک شود و همچنین نباید برای تشخیص یا درمان شرایط پزشکی استفاده شود. برای استفاده از این برنامه بایستی مشخصات استفاده کننده توسط تیم Face2Gene تایید شود و تنها یک متخصص پزشکی می تواند از آن استفاده کند.
این برنامه به پزشکان کمک میکند تا پس از تشخیص اینکه کدام بیماری ژنتیکی وجود دارد، درمانی را برای آن تعیین کنند. این هوش مصنوعی برای کسانی که در تشخیص اختلال دچار مشکل یا سردرگمی هستند، نویدبخش است.
https://apps-apple-com.translate.goog/us/app/face2gene/id533737939
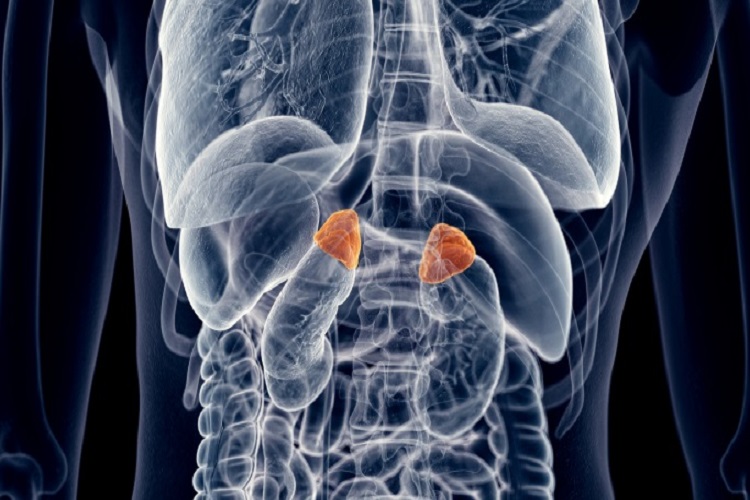
هیپرپلازی مادرزادی آدرنال
هیپرپلازی مادرزادی آدرنال (CAH) گروهی از اختلالات ژنتیکی نادر است که بر غدد فوق کلیوی تأثیر می گذارد. غدد فوق کلیوی 2 عضو به اندازه گردو هستند که در بالای کلیه ها قرار دارند. آنها هورمون های ضروری تولید می کنند که عملکرد بدن را به خوبی حفظ می کنند. CAH اغلب در هنگام تولد وجود دارد و می تواند منجر به چالش های سلامتی در طول زندگی شود.1-3 2 نوع CAH وجود دارد: 1 Cah کلاسیک-این نوع نادرتر CAH است. معمولا در اوایل دوران کودکی یا از طریق آزمایشات انجام شده کمی قبل یا در هنگام تولد یافت می شود. CAH غیر کلاسیک-این نوع رایج تر CAH است. خفیف تر است و ممکن است تا دوران کودکی یا اوایل بزرگسالی کشف نشود. علت هایپرپلازی مادرزادی آدرنال چیست؟ هیپرپلازی مادرزادی آدرنال به دلیل جهش های ژنتیکی (تغییرات) در ژن هایی است که آنزیم هایی را که غدد فوق کلیوی برای تولید هورمون ها نیاز دارند ، ایجاد می کند. این آنزیم ها به غدد فوق کلیوی کمک می کنند تا هورمون های زیر را تولید کنند: 1-3 کورتیزول ماینرالوکورتیکوئیدها، مانند آلدوسترون آندروژن ها ، مانند تستوسترون شایع ترین علت CAH عدم وجود نوع خاصی از پروتئین آنزیم به نام 21-هیدروکسیلاز است. 95 درصد از موارد CAH را تشکیل می دهد. سایر علل بسیار کمتر رایج CAH عبارتند از: 1-3 3-کمبود بتا هیدروکسی استروئید دی هیدروژناز 11-کمبود بتا هیدروکسیلاز 17-کمبود آلفا هیدروکسیلاز هیپرپلازی مادرزادی آدرنال چه کسی را تحت تاثیر قرار می دهد ؟ افراد مبتلا به CAH با این بیماری متولد می شوند. این یک اختلال اتوزومی است که به این معنی است که هر دو والدین باید ژن معیوب را حمل کنند تا فرزندشان این بیماری را به ارث ببرد.1-3 CAH نادر است. این بیماری از هر 15000 تولد در سراسر جهان حدود 1 نفر را تحت تاثیر قرار می دهد. این بیماری در مردان و زنان رخ می دهد.1,3 افراد با قومیت های خاص بیشتر از دیگران CAH دارند ، از جمله افرادی که:1,3 یهودی اشکنازی لاتین دریای مدیترانه یوگسلاوی اسکیمو یپک هیپرپلازی مادرزادی آدرنال چه علائمی دارد ؟ علائم CAH بسته به شدت بیماری و کمبود آنزیم خاص فرد می تواند متفاوت باشد. از آنجا که CAH باعث عدم تعادل هورمونی می شود ، می تواند منجر به علائم مختلفی شود.1 در CAH کلاسیک ، علائم ممکن است شامل موارد زیر باشد:1 سطح کورتیزول غیر طبیعی پایین این می تواند بر فشار خون ، قند خون و سطح انرژی تأثیر بگذارد. بحران آدرنال کمبود کورتیزول ، آلدوسترون یا هر دو ، که می تواند تهدید کننده زندگی باشد. اندام تناسلی خارجی غیرمعمول – در نوزادان زن ، اندام تناسلی ممکن است متفاوت به نظر برسد. برخی از اندام های تناسلی زنانه ، مانند کلیتوریس یا لب ها ، ممکن است بزرگ شده و شبیه اندام تناسلی مردانه باشند. در نوزادان پسر ، اندام تناسلی ممکن است معمولی به نظر برسد ، اما ممکن است بزرگ شوند. سطح آندروژن غیر طبیعی بالا-این می تواند منجر به بلوغ زودرس و آکنه شدیدتر در مردان و زنان شود. و در زنان ، سطوح بالاتر آندروژن می تواند منجر به ایجاد ویژگی های مردانه تر مانند افزایش موهای بدن و صدای عمیق تر شود. رشد و توسعه سریع تر-کودکان مبتلا به CAH ممکن است رشد و توسعه سریع تری داشته باشند. این می تواند به معنای بلوغ زودرس و استخوان های توسعه یافته تر باشد. با این حال ، قد نهایی کودک مبتلا به CAH ممکن است کوتاه تر از حد متوسط باشد. مشکلات باروری-هورمون ها در مورد باروری بسیار مهم هستند. بنابراین ، هنگامی که عدم تعادل هورمون ها مانند افراد مبتلا به CAH وجود دارد ، می تواند کاهش باروری باشد. CAH غیر کلاسیک باعث علائم کمتری می شود. و بسیاری از افراد مبتلا به CAH غیر کلاسیک ممکن است هرگز هیچ علائمی نداشته باشند. برای مردان و زنانی که علائم CAH دارند ، ممکن است شامل موارد زیر باشد:1 بلوغ زودرس آکنه جدی رشد زودهنگام استخوان ارتفاع کلی کوتاه تر به ویژه برای زنان ، علائم CAH غیر کلاسیک ممکن است شامل موارد زیر باشد: 1 چرخه قاعدگی نامنظم یا بدون قاعدگی افزایش موهای بدن یا صورت صدای عمیق تر مشکلات باروری هیپرپلازی مادرزادی آدرنال چگونه تشخیص داده می شود ؟ CAH می تواند قبل یا بعد از تولد نوزاد ، در دوران کودکی یا بعد از آن در زندگی تشخیص داده شود. تست های تشخیصی که می توانند تشخیص CAH را تأیید کنند عبارتند از: 5 آمنیوسنتز-این یک آزمایش قبل از زایمان است که مایع آمنیوتیک را که نوزاد متولد نشده را در رحم مادر احاطه کرده است بررسی می کند. مایع آمنیوتیک و سلول های رحم را می توان برای ناهنجاری های ژنتیکی تجزیه و تحلیل کرد. آزمایش خون و ادرار – این آزمایش ها عدم تعادل هورمونی را که ممکن است نشان دهنده CAH باشد ، بررسی می کنند. آزمایش ژنتیکی این بررسی می کند که آیا شما جهش ژنتیکی دارید که باعث CAH می شود. تشخیص زودهنگام CAH برای مدیریت خوب آن بسیار مهم است. در ایالات متحده ، نوزادان به طور معمول در چند روز اول زندگی برای CAH آزمایش می شوند. این کار با یک آزمایش خون ساده انجام می شود. این می تواند تشخیص cah کلاسیک را تایید کند اما نه شکل غیر کلاسیک CAH.5 درمان هیپرپلازی مادرزادی آدرنال هیچ درمانی برای CAH وجود ندارد ، اما گزینه های درمانی وجود دارد. درمان CAH بر کاهش یا جایگزینی هورمون ها برای بازگرداندن عدم تعادل هورمونی و کمک به مدیریت علائم تمرکز دارد. این کار با داروهایی انجام می شود که تولید آندروژن را کاهش می دهند و هورمون های گمشده را جایگزین می کنند تا سطح هورمون را متعادل کنند.5 داروهای درمان CAH ممکن است شامل موارد زیر باشد:5 استروئیدها ماینرالوکورتیکوئیدها مکمل های نمک برای نوزادان زن با اندام تناسلی خارجی غیرمعمول ، ممکن است جراحی بازسازی برای کمک به عملکرد بهتر اندام تناسلی و ظاهر معمولی تر در نظر گرفته شود. این جراحی می تواند بین 3 تا 6 ماهگی انجام شود. اما برخی از والدین ممکن است تصمیم بگیرند که جراحی را به تاخیر بیاندازند یا منتظر بمانند تا فرزندشان به اندازه کافی بزرگ شود تا بفهمد که جراحی چه چیزی را شامل می شود و بخشی از فرآیند تصمیم گیری باشد.5 درمان CAH نیاز به یک رویکرد شخصی دارد. با یک برنامه درمانی جامع ، افراد مبتلا به CAH می توانند زندگی پرارزش داشته باشند.5 غربالگری را در نظر بگیرید CAH یک اختلال ژنتیکی پیچیده است که می تواند در دوران کودکی یا کودکی وجود داشته باشد. تشخیص زودهنگام از طریق غربالگری نوزادان و پیشرفت در گزینه های درمانی نتایج بسیار بهتری برای افراد مبتلا به CAH داشته است. مشاوره ژنتیکی برای خانواده هایی که سابقه CAH دارند توصیه می شود تا به آنها کمک کند خطرات را بهتر درک کنند و تصمیمات آگاهانه بگیرند.
https://raredisease.net/clinical/congenital-adrenal-hyperplasia-overview