اعلام فهرست بیماریهای نادر در بیمه تامین اجتماعی
آیین نامه ساماندهی و استفاده از ظرفیت تشکل های مردمی در مدیریت بحران ابلاغ شد
معاون سازمان بیمه سلامت عنوان کرد؛وجود ۶۳ بسته خدمتی در صندوق بیماران نادر و سخت درمان
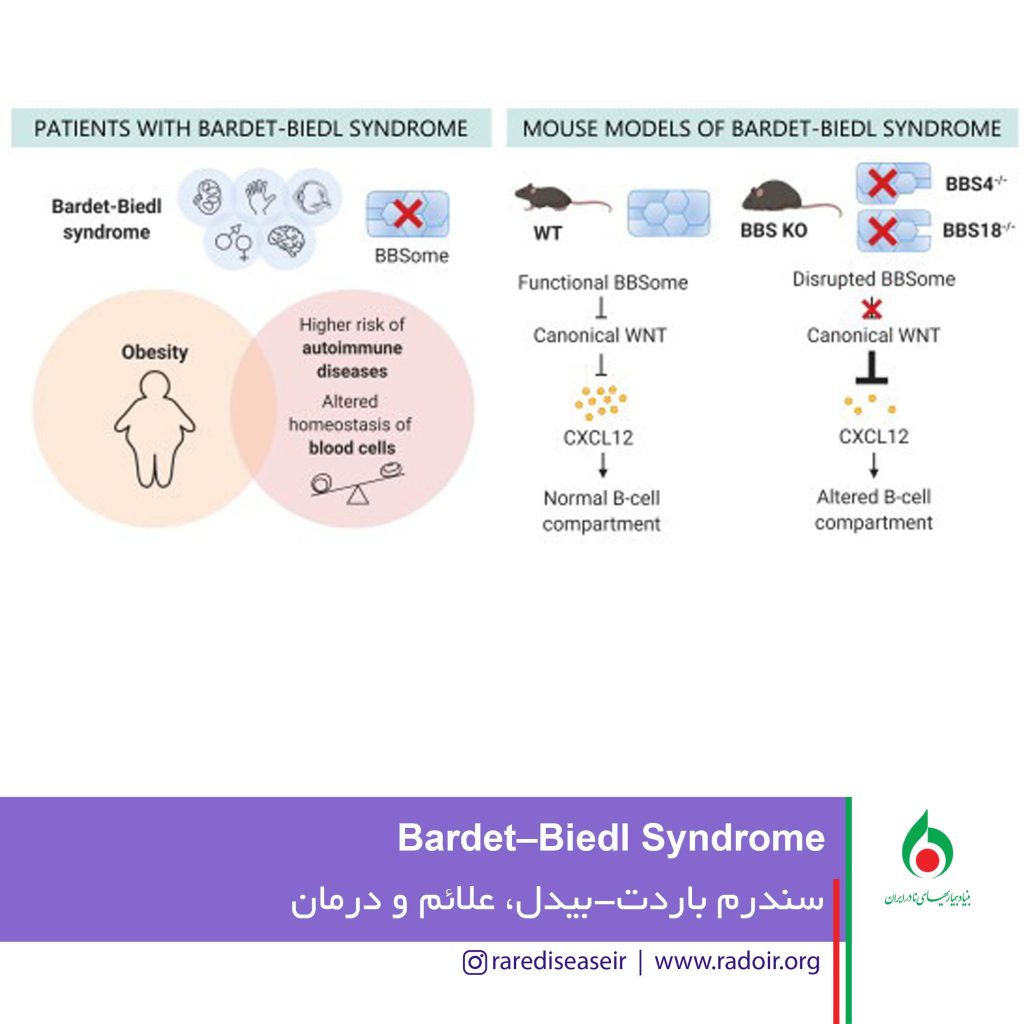
سندرم باردت-بیدل(BBS)؛ اختلال چند سیستمی نادر
Bardet–Biedl Syndrome
سندرم باردت-بیدل(BBS) یک اختلال چند سیستمی نادر است که با مشکلات یادگیری، پلی داکتیلی، چاقی، ناهنجاری های تناسلی و ناهنجاری های کلیوی مشخص می شود. هرچند امکان دارد در نوزادی بروز کند اما معمولاً در سنین 5 تا 10 سالگی دیده می شود و در اکثر موارد با شب کوری خود را نشان می دهد.
سندرم بارد-بیدل در حال حاضر با تمرکز بر مدیریت تهاجمی دیابت، فشار خون بالا و سندرم متابولیک درمان می شود تا تأثیر ثانویه این شرایط بر روی سیستم های اندام آسیب پذیری که قبلاً تحت تأثیر BBS قرار گرفته اند، به ویژه چشم ها و کلیه ها به حداقل برسد. مدیریت وزن برای اکثر بیماران یک مبارزه مستمر است. برخی ترجیح می دهند جراحی چاقی انجام دهند در حالی که برخی دیگر از داروهای ضد چاقی استفاده می کنند، اما برای اکثر بیماران، ورودی رژیم غذایی ایمن ترین و مؤثرترین استراتژی کاهش وزن را ارائه می دهد. برای درمان این بیماری راهکارهای مختلفی در نظر گرفته شده که برخی هنوز در دست تحقیق هستند. ژنتیک درمانی، ویرایش ژنوم، درمان پرش اگزون، درمان های دارویی هدفمند از جمله روش های درمانی این نوع بیماری نادر هستند.
Managing Bardet–Biedl Syndrome—Now and in the Future
Front. Pediatr., 13 February 2018
Sec. Pediatric Nephrology
Volume 6 – 2018
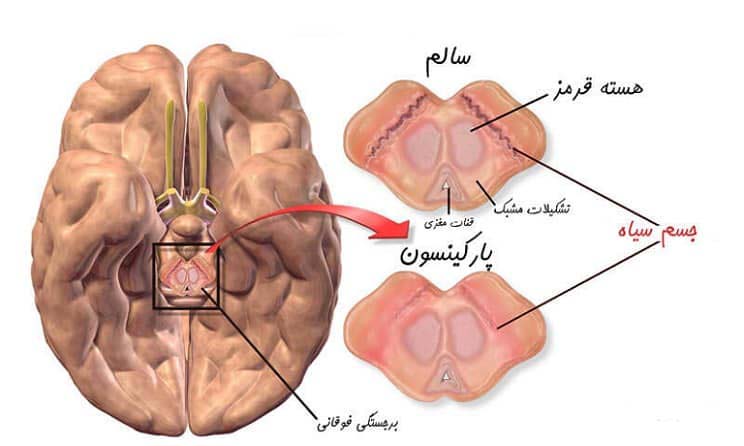
اختلال بویایی نشانه ای مهم از پارکینسون است
به گزارش خبرگزاری مهر، “امیرحسین حبیبی”رئیس انجمن پارکینسون عنوان کرد؛اختلال بویایی نشانه ای مهم از پارکینسون است. رئیس انجمن پارکینسون ایران، با بیان اینکه بالای ۹۰ درصد افراد مبتلا به پارکینسون اختلال بویایی را دارند، گفت: شیوع پارکینسون در مردان ۲ برابر زنان است.
به گزارش خبرگزاری مهر، “امیرحسین حبیبی”با اشاره به این نکته که درمان پارکینسون هزینههای زیادی را برای خانواده به همراه دارد، اظهار داشت: ابتلا به پارکینسون شامل علتهای مختلفی است: همچون علل ژنتیک، تصادف و ضربه دیدن. این فلوشیپ اختلالات حرکتی گفت: افزایش سن، تماس با سموم کشاورزی، فعالیت فیزیکی کم، چاقی و دیابت درصد ابتلاء به پارکینسون را افزایش میدهد. عضو هیئت علمی دانشگاه علوم پزشکی ایران با بیان این که شیوع پارکینسون در مردان ۲ برابر زنان است، افزود: پارکینسون یک بیماری پیش رونده است که کندی در حرکت، لرزش در اندام، ناتوانی در تعادل و اندام خمیده از مهمترین علائم این بیماری به شمار میآیند. حبیبی ادامه داد: پارکینسون به بخش حرکتی و غیر حرکتی تقسیم میشود، که شایعترین علائم غیر حرکتی اختلال بویایی است که معمولاً بالای ۹۰ درصد افراد مبتلا اختلال بویایی را دارند و بعد دچار اختلالات ادراری و همچنین افسردگی میشوند و در واقع عوارض غیرحرکتی پارکینسون بیشتر و تحمل آن برای بیمار سختتر از علائم حرکتی میباشد. وی با تاکید بر این مهم که بیماری پارکینسون یک بیماری دو طرفه به شمار میآید و دو طرف اندام بدنی را در بر میگیرد، اظهار کرد: در بیماران مبتلا دامنه حرکت در ابتدا خوب و به صورت معمول است و به تدریج کاهش پیدا میکند. این متخصص نورولوژی با اشاره به عدم وجود لرزش سر در بیماری پارکینسون، افزود: به صراحت باید گفت کسی که لرزش سر دارد پارکینسون ندارد، مگر همزمان دارای بیماری پارکینسون به همراه بیماری دیگر باشد. این فلوشیپ اختلالات حرکتی با بیان این مهم که تشخیص بیماری پارکینسون یک تشخیص کلینیکی است، گفت: هیچگونه آزمایش و انجام رادیولوژی برای تشخیص بیماری پارکینسون وجود ندارد و فقط انجام اسکن هستهای است که در مواردی که پزشک در تشخیص بین بیماری پارکینسون و بیماری دیگر مشکوک است صورت میپذیرد که متأسفانه بسیار پرهزینه و گران است. حبیبی با اشاره به اینکه درمان این بیماری به صورت دارویی و جراحی صورت میپذیرد، ادامه داد: به غیر از ویتامین D که در بعضی موارد مؤثر است، تقریباً تمام ویتامینها در درمان پارکینسون هیچ نقش و تأثیری ندارند. رئیس انجمن پارکینسون ایران با گلایه از توزیع دارو برای این بیماران، اظهار داشت: متأسفانه همکاری بیمهها در ارائه داروهای تجویزی مثبت نیست و در توزیع دارو برای بیمار با مشکل مواجه هستیم که امیدواریم با همکاری ارگانها و نهادهای ذیربط به زودی مشکل موجود رفع و اقلام دارویی برای هر بیمار مرتفع گردد.کد خبر 5824180
برگزاری ورکشاپهای ماهانه روانشناسی با محوریت مشکلات بیماران آلوپسی
ورکشاپ تاثیر مسائل روانشناسی در بیماران آلوپسی با محوریت اعتماد به نفص و شکست عاطفی با حضور بیماران عضو این انجمن در تاریخ 24 آبان ماه برگزار شد.
جلسه هم اندیشی بنیاد و انجمن های بیماری های نادر در خصوص سند ملی بیماری های نادر برگزارشد
بنیاد بیماری های نادر ایران جهت جمع آوری دیدگاهها و نقطه نظرات در خصوص تدوین سند ملی بیماری های نادر روز پنجشنبه 10 مرداد جلسه ای با حضور انجمن های بیماری های نادر برگزار کرد.
تهیه نقشه ژنتیکی بیماری MPS برای اولین بار در کشور
رییس مرکز مدیریت پیوند و درمان بیماری های وزارت بهداشت از تهیه نقشه ژنتیکی بیماری MPS برای اولین بار در کشور خبر داد و گفت: با تشخیص تعداد دقیق بیماران MPS، این امکان فراهم شده تا دولت از این بیماران حمایت بیشتری انجام دهد.
اولین همایش انجمن نوروفیبروماتوز برگزار شد
اولین همایش انجمن بیماری نادر نوروفیبروماتوز روز پنجشنبه 30 خرداد ماه در ستاد سمن های شهر تهران برگزار شد.